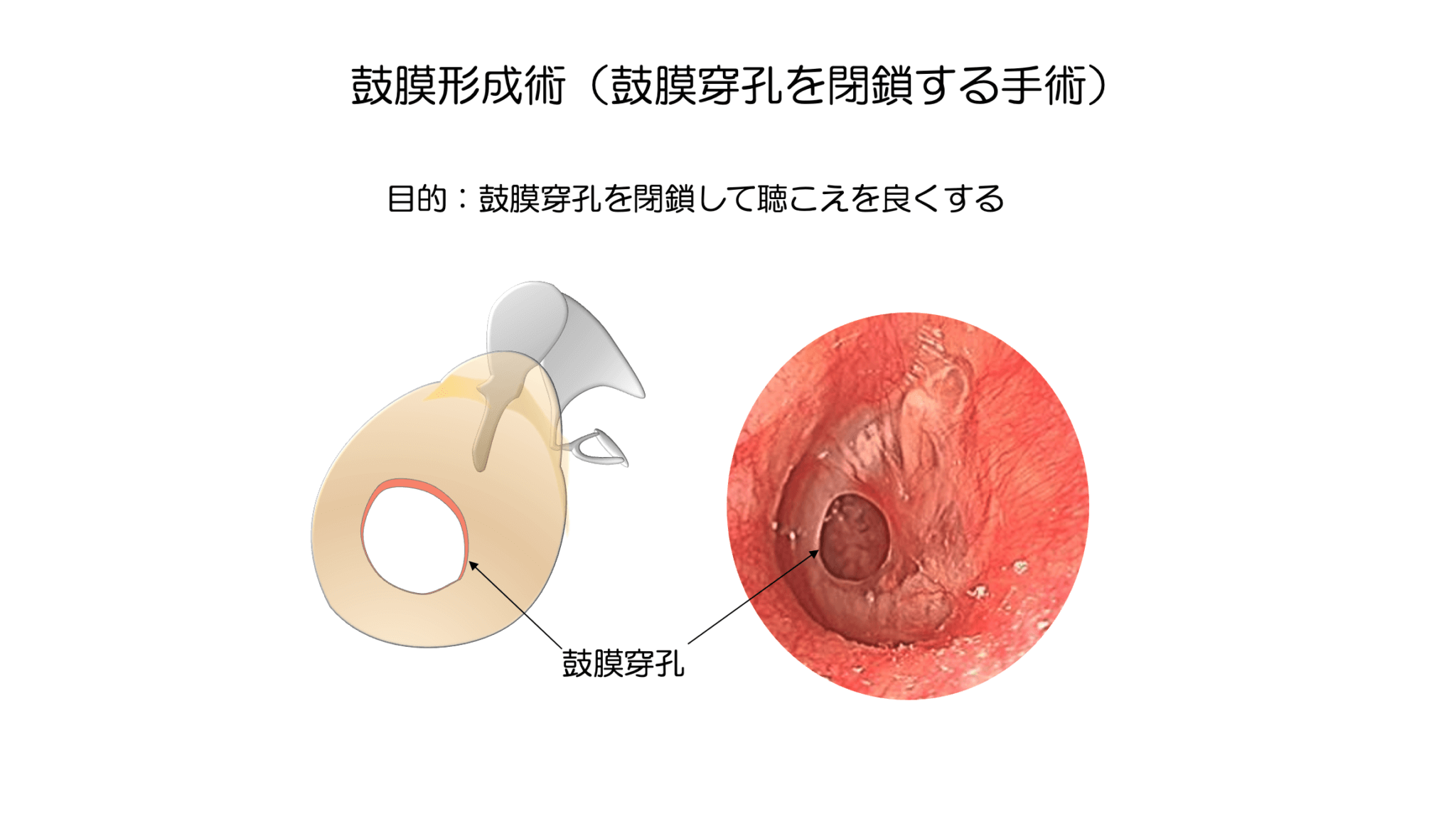
鼓膜形成術の歴史と最新の成績について
ドイツを中心に1950年台から筋膜(筋肉の表面の薄い膜)を用いた鼓膜形成術が始まりました。このころの鼓膜形成術は、耳の後ろを7〜8cm程度大きく切開して広い術野を確保した上で鼓膜穿孔をふさぐのが一般的で、全身麻酔で数週間入院が必要でした。
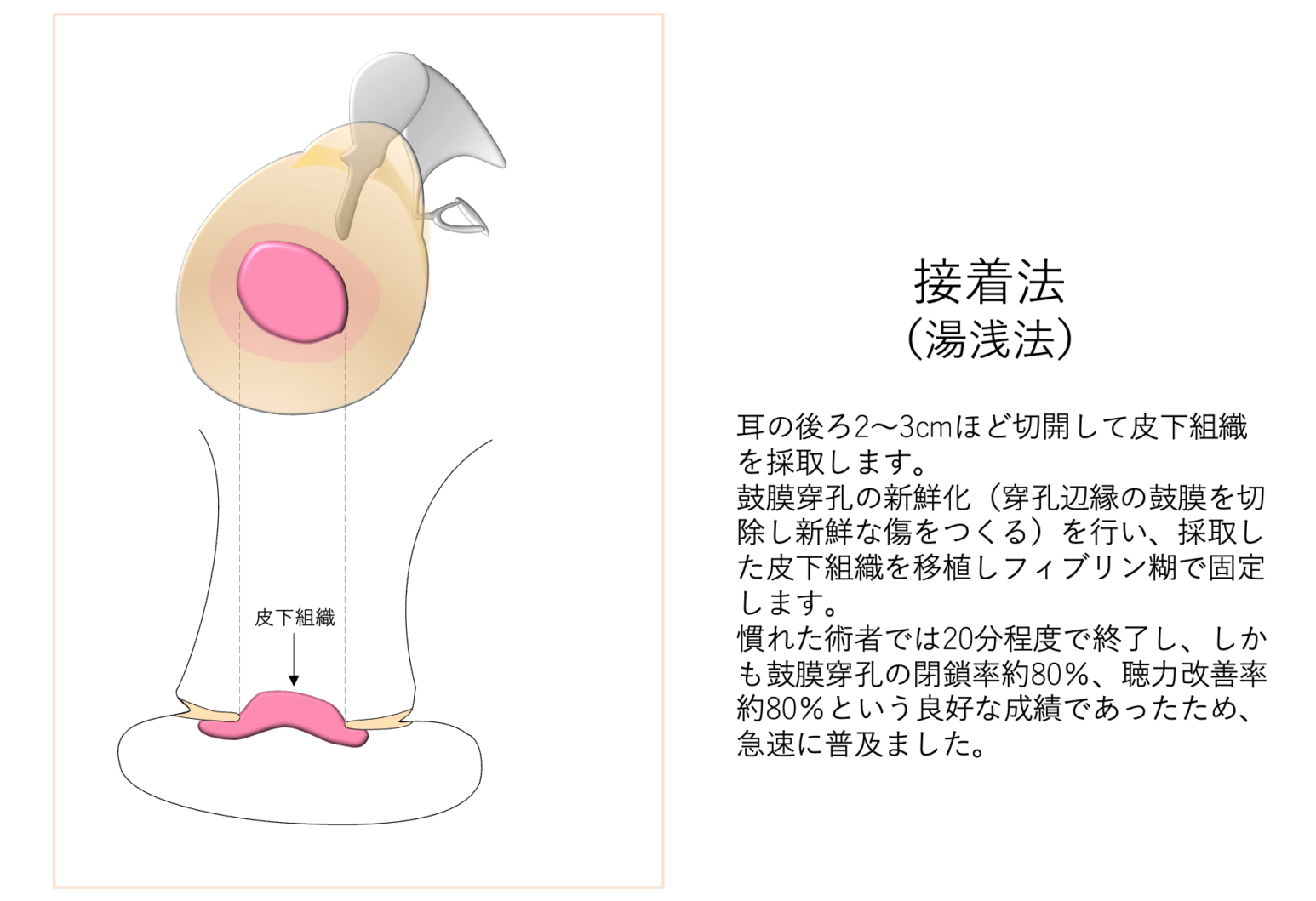
1988年にフィブリン糊と言う生体接着剤が発売され、 これを利用した接着法(湯浅法) と言う方法が1999年に開発されました。 この方法は、耳の後ろ2cmほど切開して皮下組織を採取し、これを穿孔に移植し閉鎖する方法です。移植する際には穿孔の新鮮化(穴の辺縁の鼓膜を切除し新鮮な傷をつくる)を行い、移植した組織と穿孔した鼓膜を結合させます。入院の必要がなくなり、局所麻酔で数十分程度で完了する簡便な手術で、しかも鼓膜穿孔閉鎖率約80%、聴力改善率約80%という良好な成績であったため急速に普及ました。
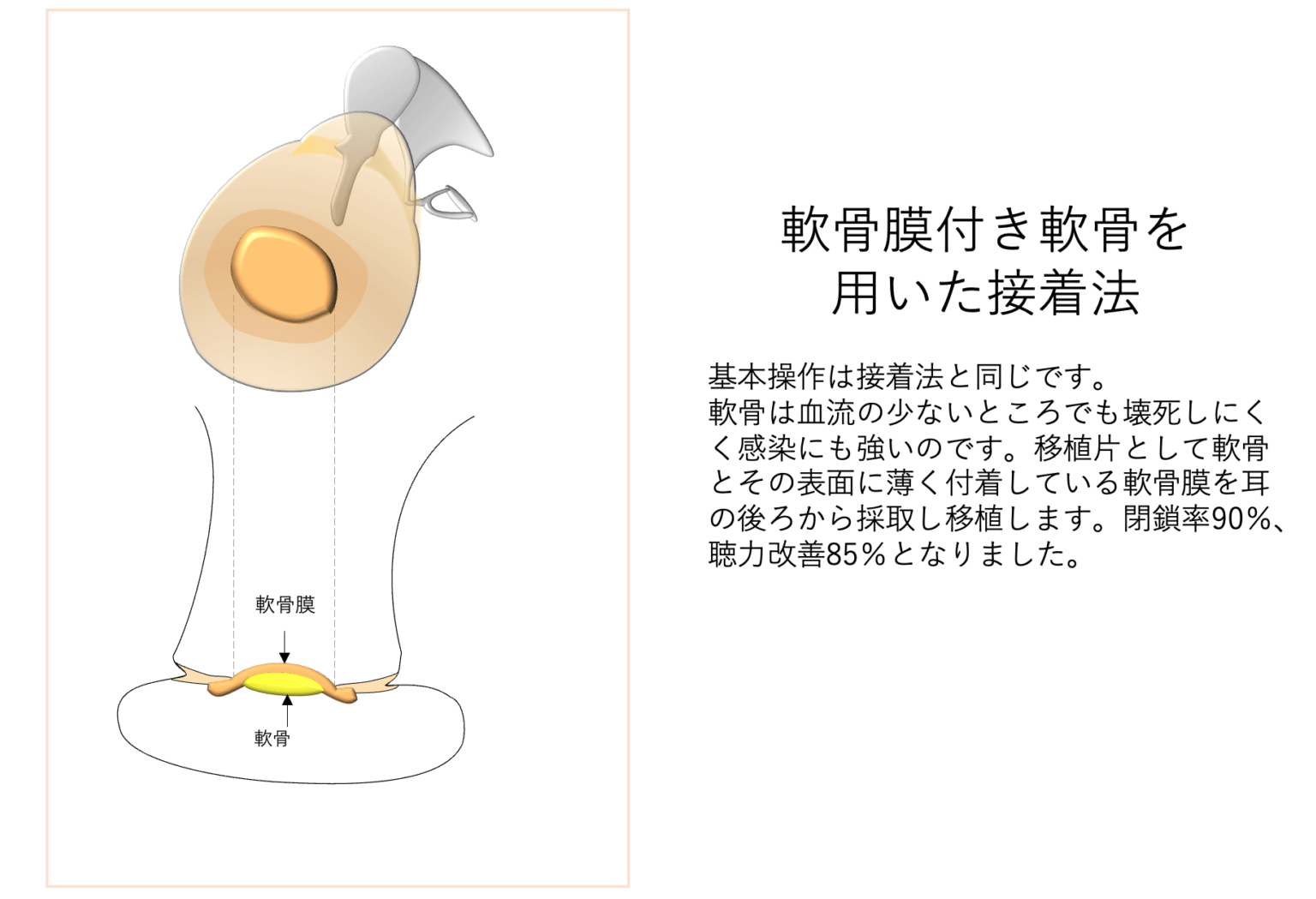
の後、移植片として軟骨膜付き軟骨を用いる方法が2006年に金子、細田らにより報告されました。 本来鼓膜への血流は非常に少ないので、移植された組織は血流の少ない阻血状態にさらされ、その間に感染や壊死が起こって脱落することがあります。軟骨は結合組織よりも阻血に強く、少ない血液供給でも壊死が起こりにくいのです。軟骨を用いることで閉鎖率は約90%、聴力改善率約85%と改善されました。
また近年は、内視鏡を用いた手術も盛んに行われています。従来の顕微鏡に比較して内視鏡では狭い外耳道からでも明確に鼓膜を観察でき、手術の侵襲をより少なくすることができます。
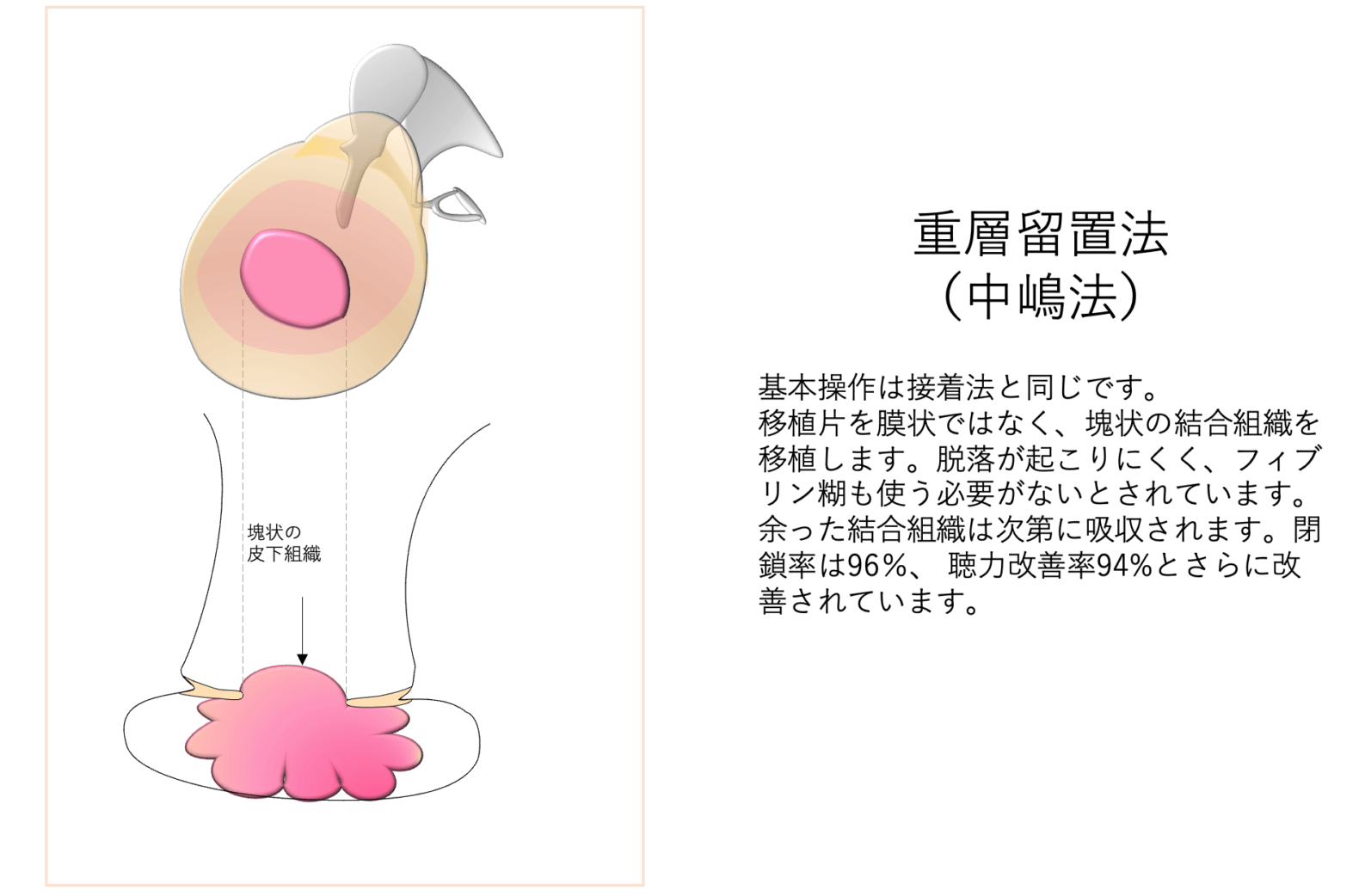
さらに、2021年には重層留置法という方法が中嶋らにより提唱されています。この方法では、移植片を膜状ではなく鼓室内に充満する塊状の結合組織として留置し、脱落が起きないようにします。移植片と周囲との接着面積が増え、血流供給が安定することでフィブリン糊を使う必要がないとされており、閉鎖率は96%、 聴力改善率94%とさらに改善されています。この方法では鼓室内に十分な量の結合組織を重層的に留置しますが、時間経過と共に余分な移植組織は吸収されます。
この様に鼓膜形成術も進化を遂げており、単純性鼓膜穿孔は20~30分程度で終わる低侵襲で負担の少ない日帰り手術が可能となっています。
リティンパという鼓膜再生療法
2019年に遺伝子組換え技術により製造した線維芽細胞増殖因子トラフェルミンおよびフィブリン糊、ゼラチンスポンジという人工材料を用いたリティンパという治療薬がノーベルファーマ社から発売されメディアでも報道されました。リティンパは、手術ではなく「薬剤による鼓膜再生療法」という新しい医療ということで、世界初、低侵襲、入院不要、聴力改善100%などと宣伝されています。
従来の鼓膜形成術では耳の周囲を小切開して皮下組織を採取して移植材料を確保しますが、リティンパでは移植材料としてゼラチンスポンジという体内で吸収される人工材料を使用するので、耳の後ろを切開して皮下組織の採取する必要ありません。しかし、従来の鼓膜形成術と同じように穿孔縁の新鮮化(穴の辺縁の鼓膜を切除し傷をつける)は必要で、手術的治療です。移植材料は吸収性の人工材料で、鼓膜の新生を促すために細胞増殖因子であるトラフェルミン(遺伝子組換え)が添加されます。1回での鼓膜閉鎖率は低く、4週間空けて4回まで施術するとされています。国内第Ⅲ相試験の結果では4回まで行って閉鎖率は75%(15/20例 観察期間4ヶ月)で、有害事象としては、30%(6/20例)に耳漏が認められたとのことです。また、トラフェルミン(遺伝子組換え)による未知のリスク(真珠腫、肉芽組織、悪性腫瘍の増殖、動物実験では神経性難聴が発生)も考えられ、これに対して製造後販売調査が義務づけられています。
現時点での当院でのリティンパに対する考え方
リティンパは「手術ではなく低侵襲で負担が少ない鼓膜再生療法」とされています。これは「耳の後ろを切開して移植材料を採取する必要はない」という理由ですが、鼓膜を麻酔して穿孔の周辺に傷をつけて新鮮化するという手技は今までの鼓膜形成術と全く同じことをします。鼓膜形成術で行う耳の後ろ2cm程度の小切開から移植材料を採取することにはリスクは殆どありません。しかし、穿孔縁の新鮮化では、その周囲に聴こえの神経以外にも平衡や味覚の重要な神経があり、術者の経験値にもよりますが、痛み、めまい、味覚低下、難聴や耳鳴りが生じるリスクがあります。さらに、リティンパでは特殊な薬剤を使用し、閉鎖するまでに繰り返して新鮮化を行う必要があり、当然そのリスクに加えて費用や通院日数も加算されます。今のところ、リティンパの穿孔閉鎖率は4回施行して75%と現行の鼓膜形成術に比較して優位性を認めず、また未知のリスクも存在することから、当院ではリティンパによる鼓膜再生療法は現在行っておりません。しかし、このような再生医療は今後さらに進化する可能性は高く、注視していきたいと思います。
現在当院で行っている方法 耳管機能を考慮した鼓膜形成術
歴史でも述べましたが、今や鼓膜穿孔を閉鎖する技術は洗練されており、その閉鎖率は70?95%であります。しかしながら、どうしても100%にはならず、また鼓膜穿孔が閉鎖したことで逆に滲出性中耳炎や癒着性中耳炎、真珠腫性中耳炎になる場合がまれにあります。この背景には耳と鼻をつないでいる耳管という管の機能障害が関係していると考えられています。太鼓は中に空気があることで良い音が出ますが、耳管は鼻から耳に空気を送り鼓膜を太鼓のように響かせるという役目を果たしています。慢性中耳炎などでは、この耳管機能が悪い方が多いのです。当院では2017年からVisible-TTAGという従来の耳管機能検査を改良した方法を行い学会報告してきました。これは、TTAGという従来の耳管機能検査に電子内視鏡を用いることで、アーチファクトの混入を低減し、より正確に分かりやすく評価できるようにしたものです。この検査で耳管機能障害が明らかになった場合には、鼓膜を完全閉鎖するのではなく、「きこえを悪化させない程度の小さな穴を残す」という方法(CSTT : cartilage shield T-tube tympanoplasty)を行っています。当院では以前から軟骨膜付き軟骨を用いた鼓膜形成術を行っていますが、この軟骨にT-tube(細いシリコン製のパイプ)を挿入するもので、たとえ耳管が閉塞していてもT-tubeを通して鼓室内に空気が送られます。術後鼓膜が長期的に安定してくると耳管機能が改善する場合や鼓室内の粘膜からガス産生されてくる場合があり、この時にはT-tubeの抜去が可能となります。T-tubeは一瞬で抜去することができ、直後に小穿孔が残りますが、軟骨で裏打ちされているために穿孔は数週間で多くが自然に閉鎖します。
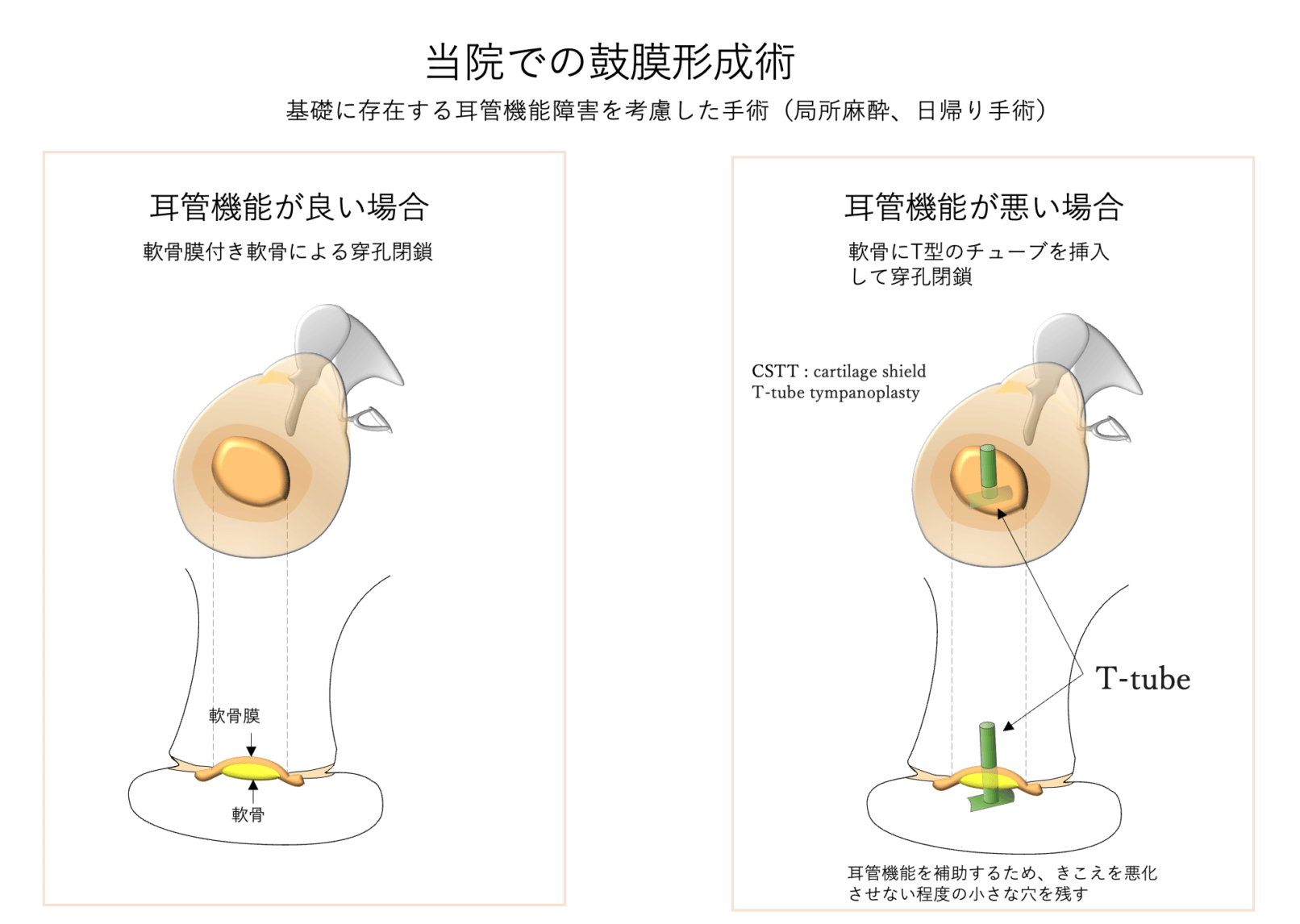
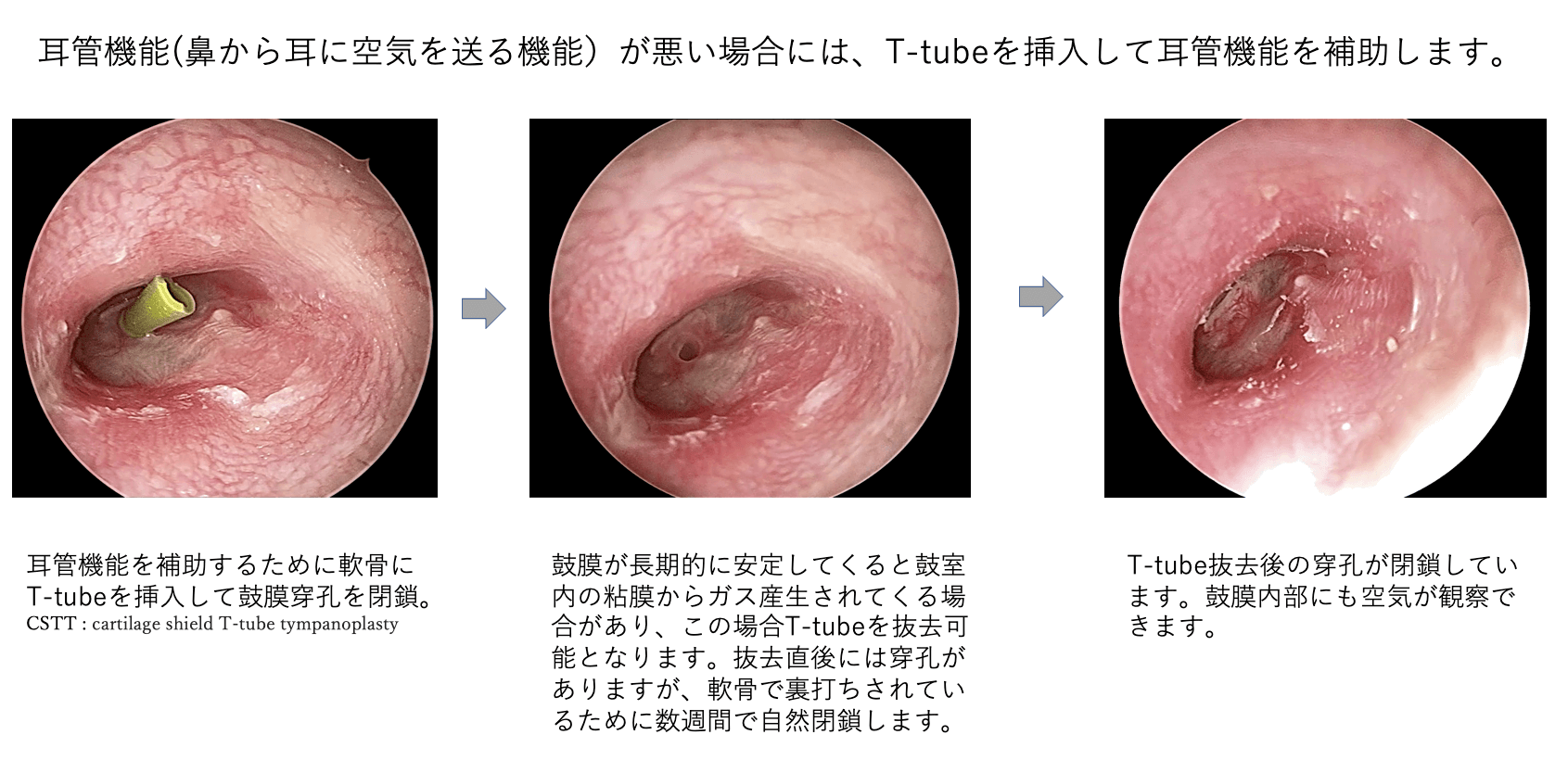
当院では、「耳管機能が悪い場合には穿孔が必要なこともある」と考えており、術前に耳管機能を測定し「耳管機能障害に応じて聴力に影響の少ない小穿孔を残す」という「耳管機能を考慮した鼓膜形成術」を行っております。



